Od dawna cholesterol ma zły pijar. Lekarze alarmują o konieczności obniżania jego stężenia we krwi ze względu na ryzyko rozwoju chorób układu krążenia. Kiedy poziom cholesterolu całkowitego przekracza 200mg/dl bardzo często osobom przepisywane są leki, które mają na celu zmniejszyć jego produkcję w organizmie. Jednak czy decyzję o rozpoczęciu farmakoterapii powinno się opierać tylko na podstawie jednego wskaźnika? Odpowiedź brzmi- NIE. Cholesterol- normy, sprawdź w jaki sposób interpretować wyniki lipidogramu.
Szkodliwość cholesterolu w kontekście zaburzeń kardiologicznych jest bardzo złożona. Z pewnością błędne jest twierdzenie, że podwyższony poziom cholesterolu całkowitego wiąże się ze zwiększonym ryzykiem rozwoju chorób układu krążenia. Ponieważ jak ze wszystkim to zależy od wielu czynników, o których postaram się opowiedzieć w poniższym wpisie.
Spis Treści
Czy cholesterol jest szkodliwy?
W związku z trwającą od wielu lat nagonką na cholesterol utrwalił się pogląd, że cholesterol jest szkodliwym związkiem. Później zaczęto próbować prostować temat i podzielić cholesterol na ten „dobry” oraz na ten „zły” . To z kolei znowu wywołało wiele niejasności oraz nieporozumień.
Cholesterol nie jest z natury ani dobry ani zły, jest związkiem pełniącym określone funkcję w organizmie. Natomiast pewne okoliczności czynią cząsteczkę cholesterolu potencjalnie szkodliwą dla naszego organizmu. Jakie to czynniki zaraz dokładnie opiszę.
Jakie funkcję pełni cholesterol w naszym organizmie?
Cholesterol pełni wiele istotnych funkcji w naszym organizmie. Poniżej wymieniłam kilka najważniejszych:
– stanowi prekursor do wytwarzania hormonów steroidowych takich jak:
- testosteron, estradiol, progesteron
- aldosteron- regulujący gospodarkę wodno-elektrolitową w organizmie
- DHEA- hormon o działaniu przeciwzapalnym
– uczestniczy w syntezie kwasów żółciowych niezbędnych do trawienia i wchłaniania tłuszczów oraz witamin rozpuszczalnych w tłuszczach: A, D, E, K.
– odpowiada za mielinizację włókien nerwowych, gwarantuje prawidłowe przewodnictwo nerwowe.
Cholesterol natywny vs cholesterol utleniony
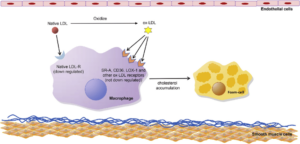
Zły pijar cholesterol zawdzięcza swojemu potencjalnemu wpływowi na rozwój blaszki miażdżycowej.
Jednak warto pamiętać, że cząsteczka cholesterolu nie ma większego powinowactwa do śródbłonka naczyniowego i budowania blaszki miażdżycowej. Są jednak pewne czynniki, które to powinowactwo zwiększają. Należą do nich: stan zapalny i stres oksydacyjny, oba procesy powodują utlenianie cząsteczki cholesterolu. Taka struktura cholesterolu powoduje jego kumulację w makrofagu, który z kolei przekształca się w komórkę piankowatą. Odkładający się cholesterol i komórki piankowate stopniowo przekształcają się w tkankę włóknistą i przyczyniają się do twardnienia ściany naczynia. W tym mechanizmie powstaje miażdżyca [1].
Zatem, najprościej rzecz ujmując to nie cholesterol sam w sobie przyczynia się do rozwoju miażdżycy a okoliczności, które wpływają na zmianę jego struktury czyniąc go bardziej szkodliwym dla śródbłonka naczyniowego.
Jakie czynniki wpływają na utlenianie cholesterolu?
Jest kilka czynników, które w znacznym stopniu wpływają na utlenianie cholesterolu. Należą do nich:
- wzrost trójglicerydów
- hiperglikemia, czyli podwyższony poziom glukozy
- niski poziom przeciwutleniaczy w naszym organizmie
Dobry cholesterol HDL vs zły cholesterol LDL
W powszechnej terminologii przyjęło się rozróżniać dwa rodzaje cholesterolu. Pierwszy tzw. „dobry”, czyli frakcja cholesterolu HDL oraz drugi ten „zły” określany mianem LDL. Jest bardzo duże uproszczenie, które miało na celu uwypuklić pozytywną rolę cząsteczki HDL.
Przyjrzyjmy się jaką rolę pełnią obie cząsteczki w naszym organizmie.
Centralną rolę odgrywa tutaj wątroba, która w organizmie człowieka odpowiada za produkcję cholesterolu. Z wątroby cholesterol jest „wyprowadzany” za pomocą cząsteczek LDL do układu krążenia, aby rozprowadzić go do miejsc, w których jest na niego zapotrzebowanie
Cząsteczka HDL ma działanie odwrotne, tzn. zabiera cholesterol z ustroju i transportuje go do wątroby aby tam go bezpiecznie zutylizować.
Stąd wziął się podział na „dobry” i „zły” cholesterol. Jest to jednak błędne uproszczenie ponieważ cząsteczka LDL nie jest sama w sobie zła. Staje się szkodliwa w momencie, kiedy zostaje utleniona i wtedy staje się z tzw. ox-LDL.
W tym miejscu warto wspomnieć, że cząsteczki charakteryzują się różną wrażliwością na utlenienie. Jest to uwarunkowane ich rozmiarem oraz gęstością.
Cząsteczki HDL są małe i gęste zatem odznaczają się mniejszą podatnością na utlenianie w stosunku do dużych ale mniej gęstych cząsteczek LDL.
Badanie lipidogramu- co to takiego?
Lipidogram, czyli profil lipidowy obejmuje następujące badania:
- cholesterol całkowity
- HDL
- LDL
- trójglicerydy
Na podstawie powyżej zaprezentowanych wskaźników wyliczane są stosunki, które zdecydowanie lepiej korelują z ryzykiem rozwoju chorób sercowo -naczyniowych niż pojedynczo interpretowane badania wchodzące w skład lipidogramu
Wyróżniamy 3 najważniejsze stosunki:
- cholesterol całkowity: HDL
- LDL do HDL
- trójglicerydy: HDL
Cholesterol- normy
Zanim przejdę do omówienia poszczególnych stosunków i ich wykorzystania w ocenie ryzyka chorób układu sercowo-naczyniowego omówię po krótce normy dla poszczególnych badań.
| Profil lipidowy | Kobiety | Mężczyźni |
|---|---|---|
| Cholesterol całkowity | <190 mg/dl | <190 mg/dl |
| HDL | >50 mg/dl | >40 mg/dl |
| LDL | <130mg/dl | <130mg/dl |
| nie- HDL | <115mg/dl | <115mg/dl |
| trójglicerydy | <150 mg/dl | <150 mg/dl |
Stosunek cholesterolu całkowitego : HDL wskaźnik aterogenności- Castelli
O czym informuje nas ten wskaźnik?
O metabolizmie i przetwarzaniu cholesterolu w organizmie. Uznaje się go za lepszy wskaźnik ryzyka chorób układu krążenia niż wskaźnik izolowany wskaźnik LDL.
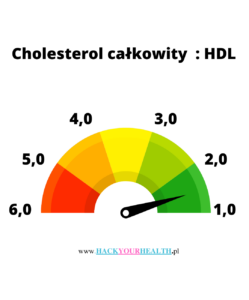
Jak powinien wyglądać stosunek cholesterolu całkowitego: HDL
Cholesterol całkowity: HDL= wartość stosunku [2]
| Płeć | Profilaktyka pierwotna | Profilaktyka wtórna |
|---|---|---|
| Mężczyźni | <4,5 | <3,5 |
| Kobiety | <4,0 | <3,0 |
O czym informuje nas podwyższona wartość stosunku?
- Zwiększonym ryzyku rozwoju blaszki miażdżycowej w tętnicy szyjnej- nawet 2 krotnie przy stosunku cholesterol całkowity: HDL >5,1 [3]
- Zwiększeniu sztywność tętnicy szyjnej przy stosunku >4 [4]
- Podwyższenie ryzyka poważnych niepożądanych zdarzeń sercowo-naczyniowych [5]
- Nasilenia ryzyka rozwoju choroby niedokrwiennej serca [6]
- Dobry wskaźnik przewidujący występowanie NAFLD- niealkoholowego stłuszczenia wątroby. Lepszy niż izolowane wskaźniki cholesterolu całkowitego, HDL, ApoB/ApoA1 [7]
Stosunek „złego” do „dobrego” cholesterolu LDL: HDL
O czym informuje nas ten wskaźnik?
Stosunek LDL: HDL odzwierciedla równowagę pomiędzy dostarczaniem cholesterolu, a jego utylizacją. Jest uznany za cenny marker w identyfikacji zaburzeń kardiologicznych.
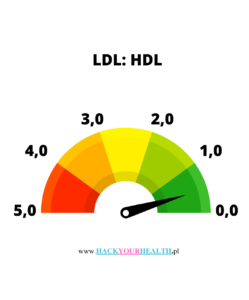
Jak powinien wyglądać stosunek LDL:HDL?
- Cholesterol LDL: HDL = wartość stosunku
- Optymalna wartość: 0-2
 Podwyższony stosunek z czym się wiąże?
Podwyższony stosunek z czym się wiąże?
- Zwiększona grubość ściany naczynia krwionośnego [8]
- Większa częstość epizodów kardiologicznych [9]
- Zwiększone ryzyko rozwoju powikłań poudarowych [10]
- Zwiększone ryzyko cukrzycy, zwłaszcza u osób z współistniejącym nadciśnieniem [11]
- Zwiększone ryzyko niealkoholowego stłuszczenia wątroby (nawet przy prawidłowych poziomach LDL, HDL oraz masie ciała)[12]
Stosunek trójglicerydów: HDL
O czym informuje nas ten wskaźnik?
- O metabolizmie cholesterolu w ustroju
- funkcjonowaniu gospodarki węglowodanowej
- skłonności do utleniania cząsteczek cholesterolu, zwiększając ich właściwości miażdżycorodne.
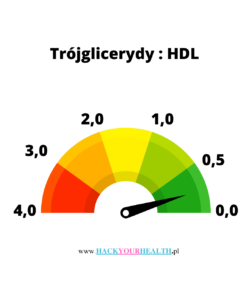
Jak powinien wyglądać stosunek trójglicerydów : HDL?
- Trójglicerydy: HDL= wartość stosunku
- Optymalny stosunek TG:HDL wynosi : 0-2
 Podwyższony stosunek z czym się wiąże?
Podwyższony stosunek z czym się wiąże?
- Zwiększonym ryzykiem rozwoju chorób układu krążenia[13]
- Większym prawdopodobieństwem rozwoju cukrzycy typu 2,insulinooporności czy nieprawidłowej tolerancji glukozy [14]
- Zwiększoną skłonnością do utleniania cząsteczek cholesterolu- nasilenie działania miażdżycorodnego [15]
- Podwyższonym ryzykiem rozwinięcia niealkoholowego stłuszczenia wątroby [17]
Podsumowując, samo stężenie cholesterolu całkowitego nie jest w stanie prawidłowo wyodrębnić grupę osób zagrożonych chorobami sercowo- naczyniowymi. Tworzenie blaszki miażdżycowej zależy od wielu różnych czynników i to właśnie ich identyfikacja pozwala na bardziej rzetelną ocenę potencjalnego ryzyka kardiologicznego. Uzyskanie jak najwyższego stężenia cholesterolu HDL, przy możliwe najniższym poziomie trójglicerydów jest najlepszym scenariuszem, do którego każdy z nas powinien dążyć jeśli chodzi o optymalizację swoich wyników badań laboratoryjnych.
